Dekubitus erkennen und vorbeugen
Dekubitus zählt zu den häufigsten chronischen Wunden im Pflegealltag, vor allem bei immobilen Patient:innen sowie Menschen mit reduziertem Allgemeinzustand. In unserem Beitrag finden Sie Tipps zu Risikoeinschätzung, Prävention und Behandlung.
Langes Liegen, Immobilität, beeinträchtigter Hautzustand durch Hauterkrankungen, Untergewicht oder Übergewicht: Die Gründe für Druckgeschwüre sind vielfältig. Die EPUAP-Leitlinie „Prävention und Behandlung von Dekubitus“ definiert Dekubitus als lokal begrenzte Hautschädigung durch anhaltenden Druck. Meist treten die Wunden dort auf, wo Knochen dicht unter der Haut liegen. [1]
Ziel der pflegerischen Routine sollte es sein, Dekubitus zu verhindern oder im Frühstadium zu entdecken. Denn er verursacht starke Schmerzen und kann auch zu Infektionen führen. Die regelmäßige, sorgfältige Untersuchung der Haut und gefährdeter Stellen ist dafür essenziell.
Welche Körperstellen sind am meisten gefährdet?
Am häufigsten entstehen Dekubitalulzera am Sitzbein, Steißbein, an Fersen, Hüften, Ellenbogen, Schulterblättern sowie am Hinterkopf. Auch Beckenkamm, Knie und Außenknöchel können wund liegen. Neben der anhaltenden Druckbelastung gilt verminderte Durchblutung bei Immobilität als weitere Ursache, da die Haut nicht ausreichend mit Nährstoffen versorgt wird.
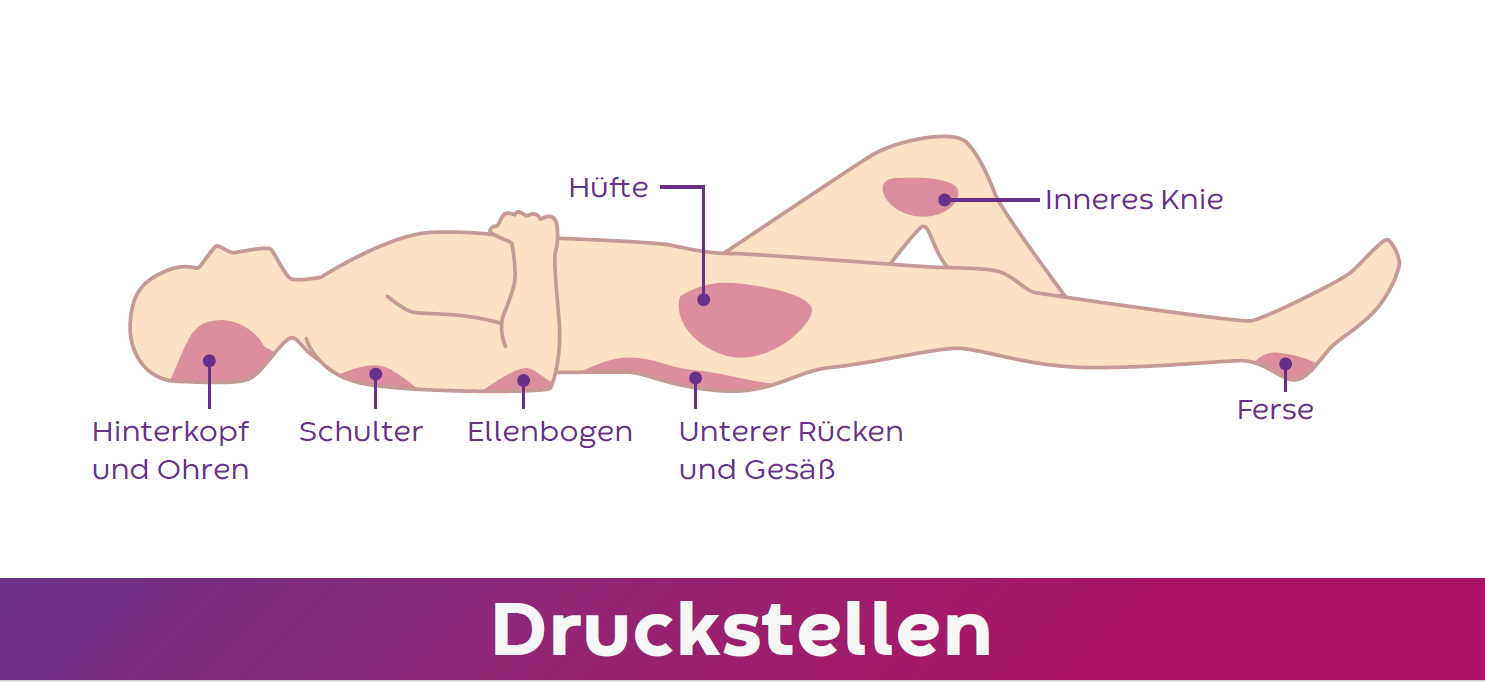
(Grafik: stock.adobe/logo3in1)
Weitere Risikofaktoren
- Dekubitus in der Vorgeschichte
- Reduzierter Allgemeinzustand, zum Beispiel durch akute oder chronische Erkrankungen, Kachexie oder Unterernährung[2]
- Gestörtes Schmerzempfinden, etwa bei Diabetes Typ 2 sowie unter sedierenden oder schmerzstillenden Medikamenten
- Hohes Alter
- Untergewicht mit fehlendem Unterhautfett
Einfacher Test: Entsteht ein Dekubitus?
Der Fingertest nach Phillips [3] zeigt, ob sich ein Dekubitus entwickelt. Dabei drückt die Pflegekraft mit dem Finger einige Sekunden auf die gerötete Hautstelle und beobachtet diese nach dem Loslassen sorgfältig.

Wie die Grafik zeigt, ist die Haut nicht mehr gesund, wenn sie auch nach dem Fingerdruck rot bleibt. Dann ist von einem entstehenden Dekubitus Grad I auszugehen und die Stelle muss sofort von Druck entlastet werden. Gerötete Hautbereiche sollten jedoch auch bei negativem Fingertest unverzüglich entlastet werden, da das Risiko für einen Dekubitus hier erhöht ist. [4]
Bei liegenden, immobilen und gefährdeten Patient:innen sollte die Haut bei der täglichen Hautpflege und beim Waschen jedes Mal kontrolliert werden. Den Fingertest wenden Sie immer an, wenn eine gerötete Stelle auffällt.
Weg mit dem Druck!
Die erste Maßnahme nach dem Entdecken einer kritischen Stelle ist die Druckentlastung: umlagern, Hilfsmittel verwenden, häufige Positionswechsel.
Dekubitusprophylaxe: die wichtigsten Schritte
Die EPUAP-Leitlinie zu Prävention und Behandlung des Dekubitus enthält detaillierte Empfehlungen, hier in komprimierter Form:
Schritte der Prophylaxe[1]
- Risiko einschätzen: Ist die Patientin oder der Patient vorwiegend immobil? Wie ist die Durchblutung, kann sie/er sich selbst drehen oder umlagern?
- Kritische Stellen bestimmen: z. B. Steißbein und Fersen bei liegenden Patienten
- Hautbeobachtung und -pflege: Drucktest nach Phillips, Eincremen dünner Haut
- Inkontinenzpflege: rechtzeitiges Wechseln der Einlagen, Pflege der Haut, passende Pflegemittel, keine alkalischen Seifen
- Bewegungsförderung: alle zwei Stunden Rollstuhl, Sessel oder Bett verlassen oder Position ändern
- Lagerung/Umlagerung: tagsüber, mit angemessenem Positionswechsel, Vorsicht beim Umlagern wegen Scherkräften, Hilfsmittel wie Gleittücher verwenden
- Hilfsmittel zur Druckreduzierung bzw. -verteilung verwenden: Kissen, verstellbare Matratze, Schaumstoffkeile, Fersenschoner, Sitzringe
- Ernährungsstatus und Flüssigkeitsbilanz kontrollieren, Untergewicht vermeiden
- Dokumentation aller diagnostischen und pflegerischen Maßnahmen
Richtig ausgeführt, können diese Maßnahmen in vielen Fällen einen Dekubitus oder dessen Fortschreiten verhindern.
Angehörige einbeziehen
Zur Hautbeobachtung und beim Prüfen des Wohlbefindens können Angehörige der Betroffenen einbezogen werden. Dies erleichtert das Auffinden von kritischen Stellen sowie die schnelle Behandlung erheblich.
Was tun, wenn der Dekubitus da ist?
Die Druckgeschwüre entwickeln sich schnell und können schon nach zwei Stunden in unveränderter Position entstehen. Sie werden nach verschiedenen Stadien eingeteilt.
Dekubitus-Gradeinteilung nach EPUAP-Leitlinie[1]
| Schweregrad | Beschreibung |
| Kategorie I: Nicht wegdrückbares Erythem | Intakte Haut mit nicht wegdrückbarer Rötung eines lokalen Bereichs, gewöhnlich über einem knöchernen Vorsprung. Bei dunkel pigmentierter Haut ist ein Abblassen möglicherweise nicht sichtbar, die Farbe kann sich aber von der umgebenden Haut unterscheiden. Der Bereich kann schmerzhaft, härter, weicher, wärmer oder kälter im Vergleich zu dem umgebenden Gewebe sein. |
| Kategorie II: Teilverlust der Haut | Teilzerstörung der Haut (bis in die Dermis/Lederhaut), die als flaches, offenes Ulcus mit einem roten bis rosafarbenen Wundbett ohne Beläge in Erscheinung tritt. Kann sich auch als intakte oder offene/ruptierte, serumgefüllte Blase darstellen. Manifestiert sich als glänzendes oder trockenes, flaches Ulcus ohne Beläge oder Bluterguss. |
| Kategorie III: Vollständiger Verlust der Haut | Vollständiger Gewebeverlust. Subkutanes Fett kann sichtbar sein, aber Knochen, Sehne oder Muskel liegen nicht offen. Beläge können vorhanden sein, die aber nicht die Tiefe des Gewebeverlusts verdecken. Es können Taschenbildung oder Unterminierungen vorliegen. Die Tiefe eines Dekubitus der Kategorie/des Stadiums III kann je nach anatomischer Lokalisation variieren. |
| Kategorie IV: Vollständiger Gewebeverlust | Vollständiger Gewebeverlust mit freiliegenden Knochen, Sehnen oder Muskeln. Beläge oder Schorf können an einigen Teilen des Wundbetts vorhanden sein. Es können Taschenbildungen oder Unterminierungen vorliegen. Die Tiefe eines Dekubitus der Kategorie/des Stadiums IV variiert je nach anatomischer Lokalisation. |
Geeignete Wundauflagen für Dekubitus Grad I und II richten sich nach Durchmesser, Form und Tiefe des Dekubitus, Beurteilung der Keimbelastung, Art und Menge des Exsudats sowie dem Zustand der Haut in der Umgebung. Für diese Schweregrade sind Schaumverbände wie AQUACEL® Foam und ConvaFoam® geeignet.
Sondert die Wunde sehr viel Flüssigkeit ab, sind Superabsorber einzusetzen, etwa ConvaMax™ Superabsorber. Bei Tunneln oder Aushöhlungen liegt bereits ein Dekubitus Grad III vor, dann muss eine chirurgische Behandlung geprüft werden.[5]
Ab Dekubitus Grad III sind die Defekte so tief, dass das Gewebe operativ rekonstruiert werden muss. Unbehandelt können tiefe Druckwunden zu schweren Infektionen führen.6 Pflegekräfte sollten die Entwicklung genau beobachten und die Behandlung mit der Ärztin oder dem Arzt absprechen.
Nicht verwechseln: Dekubitus oder IAD?
Dekubitus Grad I wird oft mit einer pathologisch veränderten und entzündeten Haut bei Inkontinenz verwechselt, der Inkontinenz-assoziierten Dermatitis (IAD). Während der Dekubitus von innen nach außen entsteht, kommt die IAD von außen nach innen: Die Haut quillt durch Nässe von Harn und Stuhl auf, Keime und Pilze können eindringen.
Mehr dazu, wie Sie einen Dekubitus von einer IAD unterscheiden, erfahren Sie im On-Demand-Webinar „Dekubitus oder IAD?“ mit Daniel Baum.
Quellen
[1] EPUAP-Leitlinie, Prävention und Behandlung von Dekubitus, Kurzfassung 2019. https://www.apupa.at/wp-content/uploads/2020/10/qrg-2020-german.pdf
[2] ICW Initiative Chronische Wunden, Dissemond et al., Standard der IDW, Diagnostik und Therapie chronischer Wunden, 2023. https://www.icwunden.de/wp-content/uploads/2023/09/230803_Broschuere_Standards_Chronische_Wunden.pdf
[3] Fingertest nach Phillips. https://pqsg.de/seiten/openpqsg/hintergrund-standard-fingertest.htm
[4] AMBOSS-Pflegewissen: Dekubitusprophylaxe. https://www.amboss.com/de/wissen/amboss-pflegewissen-dekubitusprophylaxe/
[5] Ärztekammer Tirol, Folien zur Fortbildung Ärztliche Wundbehandlung. https://www.aektirol.at/fileadmin/Data/Downloadcenter/Fortbildung/Vortragsunterlagen/AErztliche_Wundbehandlung_Modul_3___4/Knestele_Michaela__Dekubitus.pdf
[6] Universität Zürich, Dekubitus – operative Behandlung. https://www.usz.ch/fachbereich/plastische-chirurgie-und-handchirurgie/angebot/dekubitus-operative-behandlung/#:~:text=Eine%20Operation%20wird%20dann%20n%C3%B6tig,III%20und%20Grad%20IV%20erreicht; s. a. Leitlinie EPUAP
(AP-68004-DEU-DEU-v1 (v1.0)
Blogs